8 Kontrolluntersuchungen
Regelmäßige Kontrolluntersuchungen stellen sicher, dass Komplikationen und Folgeschäden der Diabeteserkrankung frühzeitig erkannt und behandelt werden. Im DMP Diabetes mellitus Typ 2 sind aktuell folgende Untersuchungen vorgeschrieben:
- Nierenfunktion: Berechnung der geschätzten glomerulären Filtrationsrate (eGFR) mindestens einmal im Jahr
- Augenarzt: Augenärztliche Untersuchung einschließlich Netzhautuntersuchung in Mydriasis zum Ausschluss einer Retinopathie, mindestens zweijährlich
- Fußinspektion: Inspektion der Füße einschließlich klinischer Prüfung auf Neuropathie und Prüfung des Pulsstatus mindestens einmal im Jahr
- Blutdruckmessung: Vierteljährliche Messung vorgesehen, aber mindestens halbjährlich
- \(HbA_{1c}\)-Messung: Vierteljährliche Messung vorgesehen, aber mindestens halbjährlich
- Prüfung der Injektionsstellen: Bei insulinpflichtigen Patienten vierteljährlich
Der koordinierende DMP-Arzt hat dafür zu sorgen, dass diese Untersuchungen im Regelfall durchgeführt werden. Die Gemeinsame Einrichtung DMP Bayern hat eine Checkliste und Informationsmaterial bereitgestellt, um Ärzte und Praxismitarbeiter dabei zu unterstützen.
In diesem Kapitel wird der Fokus auf die Augenarztuntersuchung und die Fußinspektion gelegt. Die entsprechenden Qualitätsindikatoren weisen im Zeitverlauf eine auffallend negative Entwicklung auf, sodass eine genauere Prüfung indiziert ist.
8.1 Augenarzt
Die diabetische Retinopathie ist eine häufige Komplikation des Diabetes mellitus. Es handelt sich um eine Mikroangiopathie, d. h. eine Schädigung der Blutgefäße in den Augen, die ohne adäquate Kontrolle zu einer Erblindung führen kann. Im zweiten Halbjahr 2016 hatten 8,3 % der Patienten im DMP Diabetes mellitus Typ 2 eine bekannte diabetischen Retinopathie, was jedoch möglicherweise eine Unterschätzung der tatsächlichen Prävalenz darstellt. Studien zufolge wäre eine Prävalenz von ca. 20 % zu erwarten [26].
Die regelmäßige Netzhautuntersuchung beim Augenarzt ermöglicht es, diabetesbedingte Folgeschäden frühzeitig zu erkennen und entsprechende Therapieanpassungen vorzunehmen. Das Qualitätsziel “Augenarzt” im DMP Diabetes mellitus Typ 2 zeigt aber im Verlauf der letzten Jahre eine deutliche Senkung des Anteils an Patienten mit einer jährlichen Augenarztuntersuchung auf. Es bleibt unklar, wie diese Entwicklung zu interpretieren ist. Einerseits ist die Dokumentation an dieser Stelle komplex und laut einigen Arztpraxen verwirrend: Aus administrativen Gründen wird beispielsweise bei durchgeführten Untersuchungen oft die Angabe “veranlasst” und nicht “durchgeführt” dokumentiert. Andererseits ist denkbar, dass aufgrund der geänderten Leitlinie eine Entwicklung hin zu einem zweijährlichen Untersuchungsrhythmus zu beobachten ist.
Analog der entsprechenden Analyse im Qualitätsbericht für das Jahr 2010 werden im Folgenden die anonymisierten Abrechnungsdaten der Kassenärztlichen Vereinigung Bayerns verwendet, um die tatsächliche Inanspruchnahme der augenärztlichen Untersuchung unter Diabetespatienten zu untersuchen.
8.1.1 Leitlinienempfehlung
Laut Nationaler VersorgungsLeitlinie “Prävention und Therapie von Netzhautkomplikationen bei Diabetes” soll ein regelmäßiges augenärztliches Screening bei Typ-2-Diabetes bei Diagnosestellung und bei Typ-1-Diabetes ab dem elften Lebensjahr oder nach einer Diabeteserkrankungsdauer von fünf Jahren durchgeführt werden. Die DMP-Anforderungsrichtlinie des Gemeinsamen Bundesausschusses weist darauf hin, dass die augenärztliche Untersuchung – einschließlich einer Netzhautuntersuchung in Mydriasis zum Ausschluss einer diabetisch bedingten Retinopathie und Makulopathie bei Typ-2-Diabetespatienten – essentieller Teil der Diabetes-Behandlung ist. Je nach Risikoprofil soll diese Früherkennungsuntersuchung ein- oder zweijährlich durchgeführt werden (bis Juli 2017 war eine jährliche Untersuchung vorgeschrieben).
Es ist anzumerken, dass die aktuelle Richtlinie zu den DMP-Anforderungen die Leitlinien nicht ebenso differenziert umsetzt wie die Nationale VersorgungsLeitlinie „Prävention und Therapie von Netzhautkomplikationen bei Diabetes“:
Die DMP-Anforderungsrichtlinie weist sowohl unter dem Punkt 1.3.3 „Ärztliche Kontrolluntersuchungen“ als auch unter dem Punkt 1.7.2.3 „Diabetesassoziierte Augenerkrankungen“ allgemein darauf hin, dass „zur Früherkennung … für alle in strukturierte Behandlungsprogramme eingeschriebene Versicherte in Abhängigkeit vom Risikoprofil ein- oder zweijährlich eine augenärztliche Untersuchung einschließlich Netzhautuntersuchung in Mydriasis durchzuführen (ist)“.
In der Nationalen VersorgungsLeitlinie hingegen wird in verschiedene Screeningintervalle unterschieden. Liegt keine diabetische Netzhautveränderung vor, soll bei bekanntem geringen Risiko (= kein ophthalmologisches Risiko und kein allgemeines Risiko) das Screeningintervall zwei Jahre betragen, für alle anderen Risikokonstellationen ein Jahr. Bei unbekannten allgemeinen Risikofaktoren, soll der Augenarzt nach ungünstigem allgemeinen Risikoprofil behandeln. Einmal jährlich oder häufiger sollen dagegen Patienten mit diabetischen Netzhautveränderungen (= ophthalmologisches Risiko) behandelt werden.
8.1.2 Methoden
Berücksichtigt werden alle Patienten mit einer abgerechneten Dokumentation im DMP Diabetes mellitus Typ 1 und Typ 2 im Jahr 2016. Für diese eingeschriebenen Patienten werden die abgerechneten Leistungen beim Augenarzt abgefragt. Ermittelt wird die Konsultation eines Augenarztes sowie die Abrechnung einer Netzhautuntersuchung im letzten Jahr bzw. in den letzten zwei Jahren vor der aktuellsten Dokumentation in 2016.
8.1.3 Ergebnisse
8.1.3.1 Entwickung in Bayern
| Jahr | Anzahl Patienten | % Augenarzt (1 Jahr) | % Augenarzt (2 Jahre) | % Netzhautuntersuchung (1 Jahr) | % Netzhautuntersuchung (2 Jahre) |
|---|---|---|---|---|---|
| 2012 | 554.873 | 65,8 | 76,5 | 48,0 | 59,8 |
| 2013 | 561.354 | 64,4 | 75,7 | 46,5 | 58,8 |
| 2014 | 569.844 | 64,2 | 75,0 | 46,2 | 57,9 |
| 2015 | 576.616 | 63,4 | 74,5 | 45,3 | 57,5 |
| 2016 | 582.583 | 62,9 | 73,8 | 46,1 | 57,3 |
Der Anteil der Patienten mit Typ-2-Diabetes und abgerechneten Leistungen durch einen Augenarzt in den letzten zwölf Monaten lag im Jahr 2012 bei 65,8 % und im Jahr 2016 bei 62,9 %. Der Anteil der Patienten mit abgerechneten Leistungen durch einen Augenarzt in den letzten zwei Jahren liegt etwas höher bei 76,5 % (2012) bzw. 73,8 % (2016). Die Tendenz sinkt seit dem Jahr 2012 stetig, unabhängig davon, ob ein jährliches oder zweijährliches Screening zugrunde gelegt wird.
| Jahr | Anzahl Patienten | % Augenarzt (1 Jahr) | % Augenarzt (2 Jahre) | % Netzhautuntersuchung (1 Jahr) | % Netzhautuntersuchung (2 Jahre) |
|---|---|---|---|---|---|
| 2012 | 25.390 | 71,3 | 81,3 | 57,7 | 69,8 |
| 2013 | 26.517 | 70,5 | 81,1 | 56,5 | 69,0 |
| 2014 | 28.117 | 70,7 | 80,9 | 56,3 | 68,5 |
| 2015 | 29.794 | 70,2 | 80,7 | 55,5 | 67,8 |
| 2016 | 31.546 | 69,4 | 80,1 | 56,3 | 67,8 |
Der Anteil der Patienten mit Typ-2-Diabetes und einer abgerechneten Netzhautuntersuchung ist geringer als der Anteil mit Augenarztuntersuchung: Während im Jahr 2012 immerhin 59,8 % der Patienten eine Netzhautuntersuchung innerhalb der letzten beiden Jahre erhalten haben, geht der Anteil bis zum Jahr 2016 kontinuierlich auf 57,3 % der Patienten zurück. Bei Patienten mit einer jährlichen Netzhautuntersuchung zeigt sich folgendes Bild: Im Jahr 2012 erhalten 48,0 % eine Netzhautuntersuchung, der Anteil geht bis zum Jahr 2016 auf 46,1 % zurück. Zusammenfassend kann festgehalten werden, dass der Anteil der Patienten mit einer Netzhautuntersuchung unabhängig von der Behandlungssequenz stetig zurück geht, etwa um zwei Prozentpunkte seit dem Jahr 2012.
Der Anteil der Patienten mit Typ-1-Diabetes und abgerechneten Leistungen durch einen Augenarzt in den letzten zwölf Monaten lag im Jahr 2012 bei 71,3 % und im Jahr 2016 bei 69,4 %. Der Anteil der Patienten mit abgerechneten Leistungen durch einen Augenarzt in den letzten zwei Jahren liegt etwas höher bei 81,3 % (2012) bzw. 80,1 % (2016).
Der Anteil der Patienten mit Typ-1-Diabetes und einer abgerechneten Netzhautuntersuchung lag im Jahr 2012 bei 57,7 % und im Jahr 2016 bei 56,3 %. Eine Netzhautuntersuchung im Verlauf der letzten zwei Jahre erhielten im Jahr 2012 69,8 % und im Jahr 2016 67,8 % der DMP-Teilnehmer. Zusammenfassend kann festgehalten werden, dass der Anteil der Patienten mit einer Netzhautuntersuchung unabhängig von der Behandlungssequenz stetig zurück geht, etwa um zwei Prozentpunkte seit dem Jahr 2012.
8.1.3.2 Einfluss des Patienten
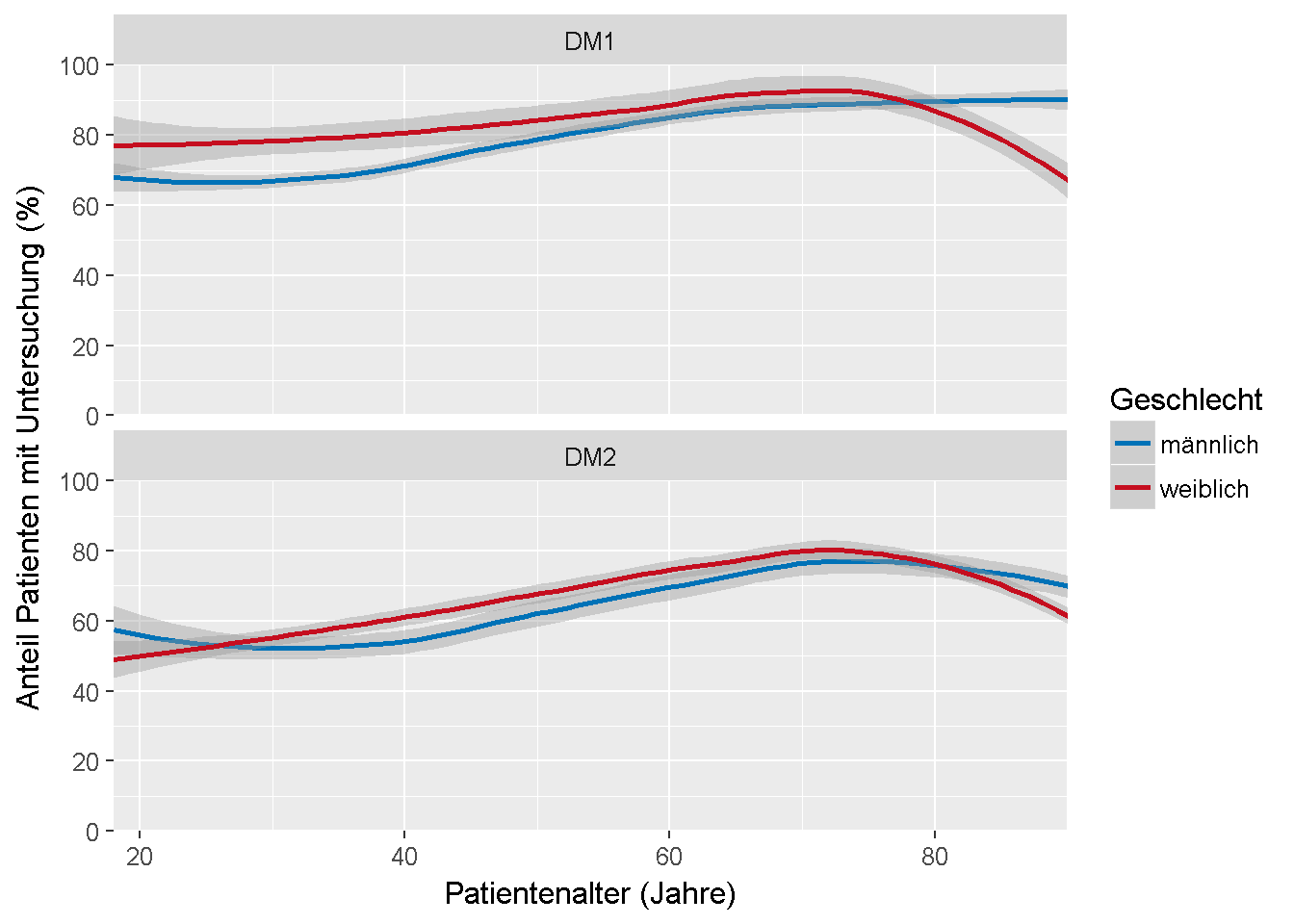
Abbildung 8.1: Anteil der Patienten im Jahr 2016 mit Wahrnehmung einer zweijährlichen Augenarztbehandlung in Abhängigkeit von Alter und Geschlecht
Abbildung 8.1 zeigt für das Jahr 2016 den Anteil der Patienten mit einer zweijährlichen augenärztlichen Untersuchung, nach Alter und Geschlecht, getrennt nach Diabetes mellitus Typ 1 und Typ 2. Es wird verdeutlicht, dass die Wahrnehmung der augenärztlichen Untersuchung sehr stark nach Patientenalter variiert: Die Quote liegt bei Patienten im Alter von ca. 75 Jahren am höchsten und ist unter jüngeren und älteren Patienten um bis zu 20 Prozentpunkte niedriger.
Insbesondere unter Patienten mit Typ-1-Diabetes sind Unterschiede zwischen Männer und Frauen zu identifizieren. Junge Männer nehmen die Augenarztuntersuchung seltener in Anspruch im Vergleich zu gleichaltrigen Frauen, was einen bekannten Muster einer geringen Compliance widerspiegelt. Unter Patienten ab 75 Jahre dagegen erhalten Männer häufiger eine Augenarztuntersuchung, eine Tendenz, die auch unter Patienten mit Typ-2-Diabetes zu beobachten ist.
8.1.4 Diskussion
Die Analyse der Honorarabrechnungsdaten bestätigt die in den DMP-Dokumentation abgebildete Senkung des Anteils an Patienten mit jährlicher Augenarztuntersuchung. Allerdings ist der Ausmaß dieser Entwicklung deutlich geringer als durch das Qualitätsziel dargestellt.
Die Gründe für die geringere Anzahl an jährlichen Augenarztuntersuchungen können unter anderem diese sein: die Kooperation zwischen den verschiedenen Versorgungsebenen, Wartezeiten für Vorsorgetermine beim Augenarzt, die Compliance der Patienten und die Wahrnehmung von Arztterminen.
Anders als in manchen anderen Ländern existiert in Deutschland kein organisiertes Screeningsprogramm für die diabetische Retinopathie [27]. Die Verantwortung für die Veranlassung eines regelmäßigen Netzhautuntersuchung liegt somit beim koordinierenden Hausarzt und letztendlich auch beim Patienten, der einen Termin beim Augenarzt eigenständig organisieren muss. Die Inanspruchnahme der Netzhautuntersuchung liegt in Bayern deutlich unterhalb der Inanspruchnahme von beispielsweise Ländern wie England (82,8 %) oder Schottland (85,4 %), die die Durchführung der Augenuntersuchung im Rahmen eines Screening-Programms fördern [28,29].
Durch die Lockerung des Untersuchungsrhythmus von ein auf zwei Jahre könnte die Augenarztuntersuchung in Verbindung mit der Netzhautuntersuchung aus dem Fokus der Diabetes-Therapie gerückt werden. Dies ist bereits an den sinkenden Anteilen der abgerechneten Leistungen zu erkennen. Die Überweisung von Typ-1- und Typ-2-Diabetespatienten an den Augenarzt sollte sich in Zukunft deutlich stärker im Behandlungsplan der Hausärzte manifestieren. Sowohl Haus- als auch Augenärzten würde eine differenziertere Ausformulierung des Qualitätsziels “Augenarzt” in der DMP-Anforderungsrichtlinie sicherlich eine bessere Orientierung in der Behandlung von Diabetespatienten geben.
Eine effektive Patientensteuerung setzt eine effektive Kommunikation zwischen Haus- und Augenarzt voraus. Einerseits muss der Hausarzt eine Überweisung mit Verweis auf die Diabeteserkrankung und Notwendigkeit der Netzhautuntersuchung ausstellen. Andererseits ist die Rückkoppelung zum Hausarzt unumgänglich, indem der Befund durch den Augenarzt übermittelt wird. Hierfür existieren standardisierte Formulare, die von Haus- und Augenärzte verwendet werden können (zum Beispiel die Formulare “Hausärztliche/diabetologische Mitteilung an den Augenarzt” und “Augenfachärztliche Mitteilung“ aus der Nationalen VersorgungsLeitlinie). Anekdotisch krisieren manche Ärzte, dass diese Kommunikation nicht immer gut abläuft. Daten der KVB belegen zudem, dass der Anteil Patienten beim Augenarzt mit Abrechnung auf Überweisungsschein seit Abschaffung der Praxisgebühr spürbar gesunken ist.
Abschließend muss festgehalten werden, dass die Netzhautuntersuchung bei Diabetespatienten zu selten durchgeführt wird. Die Gemeinsame Einrichtung DMP Bayern strebt im Verlauf ihres qualitätssichernden Maßnahmen einer Erhöhung des Anteils mit regelmäßiger Kontrolle an. Gleichzeitig sind die Gründe für die Diskrepanz zwischen DMP-Dokumentation (d. h. die Sicht des Hausarztes) und die tatsächliche Inanspruchnahme eines Augenarztes genauer zu überprüfen, da diese einen möglichen Handlungsbedarf und/oder ein relevantes Problem der Dokumentationsqualität darstellen könnte.
8.2 Fußinspektion
Die periphere Polyneuropathie (PNP) und die periphere arterielle Verschlusskrankheit (pAVK) sind häufige Komplikationen des Diabetes mellitus: Im zweiten Halbjahr 2016 war die pAVK bei 11,7 % aller Patienten im DMP Diabetes mellitus Typ 2 dokumentiert, die Neuropathie bei 29,3 %. Sie gelten als wichtigste Faktoren bei der Entstehung des diabetischen Fußsyndroms, eine multifaktorielle Komplikation, die durch schwer heilbare Wunden und eine verminderte Sensibilität gekennzeichnet ist. Eine frühzeitige Intervention ist erforderlich, zum Beispiel um die Notwendigkeit der Amputation zu vermeiden. Aus diesem Grund muss bei jedem Patient im DMP eine Fußinspektion mindestens einmal jährlich durchgeführt werden.
8.2.1 Leitlinienempfehlung
Im Folgenden werden die Vorgaben zu regelmäßig durchzuführenden Untersuchungen des diabetischen Fußsyndroms aus der DMP-Anforderungsrichtlinie zusammengefasst [3].
Die Inspektion der Füße einschließlich klinischer Prüfung auf Neuropathie, pAVK und des Pulsstatus hat bei DMP-Patienten mindestens einmal jährlich statt zu finden. Laut der DMP-Anforderungen-Richtlinie ist bei sensibler Neuropathie eine halbjährliche Untersuchung erforderlich, bei zusätzlicher pAVK und/oder bei Vorhandensein von weiteren Risikofaktoren sogar quartalsweise.
Die Praxisempfehlung der Deutschen Diabetes Gesellschaft setzt ähnliche aber etwas differenziertere Kontrollintervalle des Fußbefundes an. Die Untersuchungshäufigkeit steigt mit dem individuellen Risikostatus des Diabetespatienten: Liegt keine sensorische Neuropathie oder pAVK vor, sollte der Patient einmal jährlich zu Kontrolle des Fußbefundes erscheinen, bei sensorischer Neuropathie und/oder Deformität alle drei bis sechs Monate. Besteht eine pAVK und/oder sensorischer Neuropathie, ist die Kontrolle alle zwei bis drei Monate angemessen, bei früherem Ulkus oder Amputationen sogar alle ein bis zwei Monate [30].
Bei Anzeichen eines diabetisches Fußsyndroms soll der Patient zu einer auf die Behandlung des diabetischen Fußsyndroms spezialisierten Einrichtung überwiesen werden.3 Ab einer Wagner-Grad 2 und/oder Armstrong-Klassifikation C und/oder bei Verdacht auf Charcot-Fuß und/oder bei fehlender Wundheilung ist die (Mit-)Behandlung durch eine spezialisierte Einrichtung im DMP Pflicht.
Begleitend zur Fußinspektion sollte eine Beratung zu geeignetem Schuhwerk und vor allem zu präventiven Maßnahmen wie der Selbstinspektion der Füße erfolgen. Bei Bedarf ist eine stadiengerechte Versorgung mit konfektionierten diabetischen Schutzschuhen in Erwägung zu ziehen. Eine podologische Therapie sollte bei Patienten mit Neuro- oder Angiopathie verordnet werden, welche eine verletzungsfreie und effektive Hornhautabtragung und/oder Nagelpflege nicht selbst gewährleisten können. Bei Diabetespatienten mit nicht sicher tastbaren Fußpulsen sollte der Knöchel-Arm-Index bestimmt werden.
8.2.2 Methoden
In der DMP-Dokumentation wird sowohl die Durchführung der Fußinspektion (mit Antortmöglichkeiten “auffällig”, “unauffällig” und “nicht untersucht”) als auch (bis zum 30.06.2017) die Wagner-Armstrong-Klassifikation erhoben. Zudem wird im Abschnitt “Behandlungsplanung” die Überweisung in einer für das Diabetische Fußsyndrom qualifizierten Einrichtung abgefragt (ab Juli 2015 wird dies als “Behandlung/Mitbehandlung” durch eine solche Praxis formuliert). Besitzt der koordinierende Arzt selbst diese von der KVB erteilte Genehmigung, so wird die “Überweisung” bzw. Behandlung immer als gegeben berücksichtigt. Im Folgenden wird unter “Überweisung” sowohl die Ausstellung einer Überweisung als auch die Koordination durch eine spezialisierte Einrichtung subsumiert.
In die Analyse fließen nur diejenigen Patienten ein, die im Laufe eines Jahres eine Teilnahmedauer von mindestens zwölf Monaten aufweisen. Für diese Patienten werden sämtliche Dokumentationen des Jahres berücksichtigt, um eine Aussage über die Durchführung der jährlichen Fußinspektion zu ermöglichen.
Bei Patienten mit auffälligem Fußstatus wird geprüft, ob eine Überweisung an eine spezialisierte Fußeinrichtung ausgestellt wurde bzw. ob der Patient durch eine solche Einrichtung koordiniert wurde. Berücksichtigt werden dabei alle Dokumentationen des Jahres (vergleiche den Qualitätsbericht für das Jahr 2010, Abschnitt 3.3 [31]). Der Anteil wird sowohl für alle Patienten mit auffälligem Fußstatus als auch für Patienten mit einem “schweren” Fußstatus berechnet (d. h. Wagner-Grad 2-5 und/oder Armstrong-Stadium C oder D).
8.2.3 Ergebnisse
Tabelle 8.3 zeigt den Anteil der Patienten im DMP Diabetes mellitus Typ 2 mit Durchführung der jährlichen Fußinspektion in den Jahren 2005 bis 2015. Insgesamt ist eine anhaltende Abnahme der Quote zu beobachten: Lag die Quote im Jahr 2005 bei 94,1 %, so ist sie bis 2016 auf 85,9 % gesunken.
| Jahr | Anzahl Patienten | Anteil mit Fußinspektion (%) |
|---|---|---|
| 2005 | 167.764 | 94,1 |
| 2006 | 245.415 | 92,2 |
| 2007 | 306.465 | 90,9 |
| 2008 | 364.131 | 91,6 |
| 2009 | 405.893 | 90,0 |
| 2010 | 438.327 | 89,6 |
| 2011 | 462.237 | 92,2 |
| 2012 | 489.770 | 91,5 |
| 2013 | 506.700 | 90,1 |
| 2014 | 516.438 | 88,7 |
| 2015 | 526.558 | 87,4 |
| 2016 | 534.196 | 85,9 |
Abbildung 8.2 unterteilt die Patienten nach Art der antidiabetischen Therapie sowie nach Altersgruppe und Geschlecht, um Unterschiede bei der Durchführung der Fußinspektion erkennen zu können. Auch wenn geringere Unterschiede im absoluten Niveau zwischen den Patientengruppen zu erkennen sind, ist eine sehr einheitliche Entwicklung zu verzeichnen.
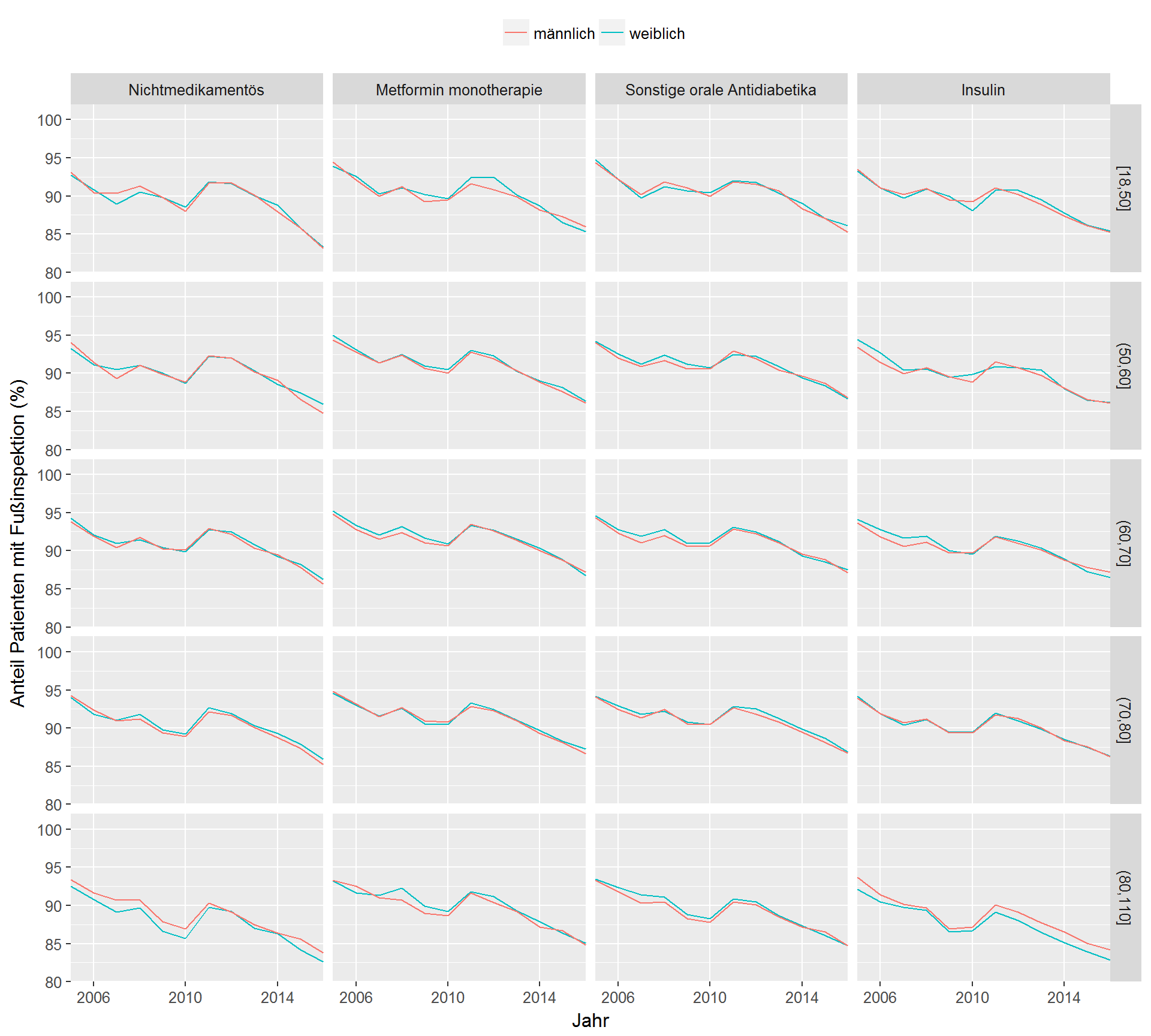
Abbildung 8.2: Entwicklung des Anteils an Patienten mit jährlicher Inspektion des Fußstatus im DMP Diabetes mellitus Typ 2 seit 2005, unterteilt nach antidiabetischer Therapie (Spalten) und Altersgruppe (Zeilen).
Tabelle 8.4 zeigt den Anteil der Patienten im DMP Diabetes mellitus Typ 2 mit Überweisung bei auffälligem Fußstatus.
| Jahr | Anzahl mit auffälligem Fußstatus | Anteil (%) | davon: Anzahl mit schwerem Fußstatus | Anteil (%) |
|---|---|---|---|---|
| 2005 | 12.060 | 31,9 | 2.247 | 39,9 |
| 2006 | 15.286 | 34,8 | 3.058 | 41,9 |
| 2007 | 17.856 | 40,3 | 3.694 | 49,0 |
| 2008 | 24.129 | 42,4 | 4.932 | 49,2 |
| 2009 | 25.561 | 45,6 | 4.808 | 49,2 |
| 2010 | 29.344 | 48,4 | 5.002 | 55,1 |
| 2011 | 34.448 | 48,4 | 5.341 | 57,0 |
| 2012 | 37.802 | 48,8 | 5.318 | 59,1 |
| 2013 | 40.816 | 48,5 | 5.009 | 59,2 |
| 2014 | 41.429 | 49,9 | 4.723 | 59,6 |
| 2015 | 42.935 | 53,2 | 4.903 | 63,8 |
| 2016 | 44.258 | 51,6 | 4.888 | 64,5 |
Die zeitliche Entwicklung ist in der Abbildung 8.3 visuell dargestellt.
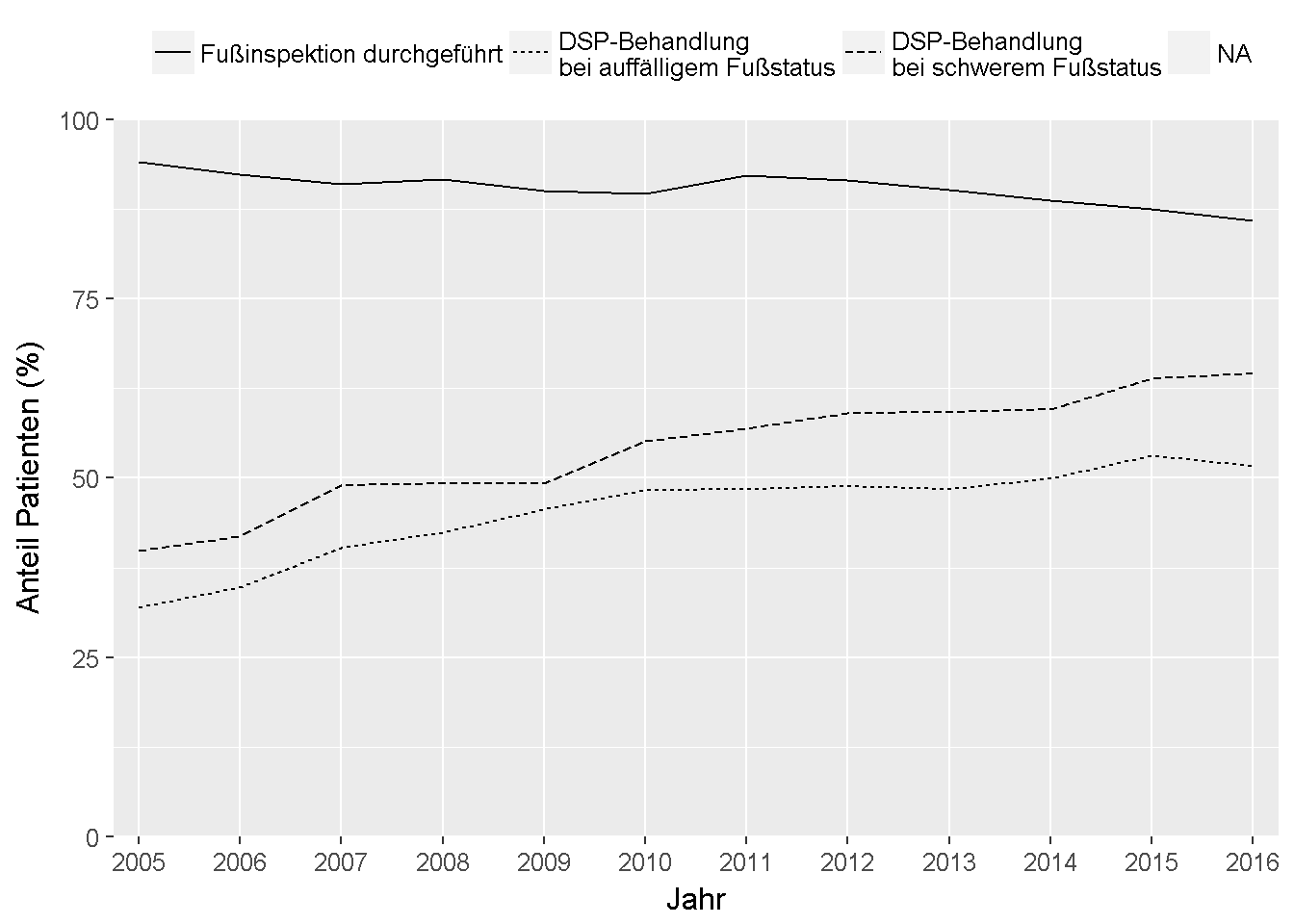
Abbildung 8.3: Entwicklung des Anteils an Patienten mit jährlicher Inspektion des Fußstatus im DMP Diabetes mellitus Typ 2 seit 2005, sowie der Anteil an Patienten mit auffälligem Fußstatus, die eine Überweisung zu einer spezialisierten Einrichtung erhielten bzw. durch eine solche Einrichtung koordiniert wurden.
8.2.4 Diskussion
Anders als im DMP Diabetes mellitus Typ 1 wird die Durchführung der Fußinspektion im DMP Diabetes mellitus Typ 2 erst seit Juli 2017 durch Qualitätsziele unterstützt. Nach einer einmaligen Erinnerungsaktion im Jahr 2011 hat die Gemeinsame Einrichtung DMP Bayern deshalb dem Feedbackbericht DMP Diabetes mellitus Typ 2 einen erweiterten Anhang “Fußinspektion” mit Auflistung der DMP-Patienten ohne Fußinspektion beigelegt [32]. Der initiale Erfolg dieser Aktion ist eindeutig erkennbar, seitdem ist jedoch eine Reduktion um ca. 6 % zu erkennen, sodass im Jahr 2016 85,9 % der Patienten eine dokumentierte Fußinspektion erhielten.
Die negative Entwicklung bei der Fußinspektion steht im Gegensatz zur positiven Entwicklung hinsichtlich der Überweisung bzw. spezialisierten Behandlung beim auffälligem Befund. Diese verzeichnet eine seit 2005 kontinuierliche Verbesserung um 20 %, sodass die Quote im Jahr 2016 bei 51,6 % (auffälliger Fußstatus) bzw. bei 64,5 % (Wagner-Grad 2-5 und/oder Armstrong-Stadium C oder D) lag. Es muss jedoch festgehalten werden, dass diese Quote immer noch als zu niedrig anzusehen ist.
Als möglicher Grund für die beobachtete Entwicklung sind Dokumentationsfehler zu berücksichtigen. Die Erinnerungsaktion im Jahr 2011 hat ergeben, dass in vielen Fällen eine durchgeführte Fußinspektion nur in die Patientenakte und nicht in der DMP-Dokumentation eingetragen wurde. Eine engere Verknüpfung der DMP-Dokumentation mit der Praxissoftware könnte die Notwendigkeit der doppelten Dokumentation vermeiden und so die Dokumentationsqualität bei geringerem Aufwand für die Praxis verbessern.
Die verbesserte Überweisungsrate und Amputationshäufigkeit (siehe Kapitel 9) führt zur Hypothese, dass die Fußinspektion vor allem bei Patienten mit niedrigem Risiko durchgeführt wird. Diese Hypothese kann nicht bestätigt werden, da die negative Entwicklung in allen Patientengruppen zu beobachten ist. Einen leicht geringeren Anteil an Fußinspektionen erhalten Patienten ab 80 Jahren. Die zunehmende Prävalenz von schwerwiegenden Komorbiditäten und Bettlägerigkeit haben vor allem in dieser Gruppe als Folge, dass die Durchführung der Fußinspektion deutlich erschwert wird.
8.2.5 Fazit
Die Gemeinsamen Einrichtungen DMP Bayern sehen weiterhin Handlungsbedarf, um die Durchführung der regelmäßigen Fußinspektion und die rechtzeitige Überweisung bei Auffälligkeiten zu fördern. Die ab Juli 2017 gültige Programmänderungen bringen diese Qualitätsziele verstärkt in den Fokus. Darüber hinaus sind in Zusammenhang mit dem Thema Amputation weitere Maßnahmen geplant, um die Leitlinien und die in diesem Bericht enthaltene Ergebnisse gezielt an die Ärzteschaft zu kommunizieren.
Literatur
26 Deutsche Diabetes Gesellschaft (DDG) und diabetesDE - Deutsche Diabetes-Hilfe. Deutsche Gesundheitsbericht Diabetes 2018. 2018; https://www.diabetesde.org/system/files/documents/gesundheitsbericht_2018.pdf
27 Scanlon PH. Screening Intervals for Diabetic Retinopathy and Implications for Care. Current Diabetes Reports 2017; 17: 96 https://doi.org/10.1007/s11892-017-0928-6
28 Scanlon PH. The English National Screening Programme for diabetic retinopathy 20032016. Acta Diabetologica 2017; 54: 515–525 https://doi.org/10.1007%2Fs00592-017-0974-1
29 Scottish Diabetes Survey Monitoring Group. Scottish Diabetes Survey 2016. 2016 http://www.diabetesinscotland.org.uk/Publications/Scottish%20Diabetes%20Survey%202016.pdf
3 Anforderungen an strukturierte Behandlungsprogramme. Gemeinsamer Bundesausschuss http://www.g-ba.de/informationen/richtlinien/dmp/
30 Morbach S, Müller E, Reike H, Risse A, Rümenapf G, Spraul M. Diabetisches Fußsyndrom. Diabetologie und Stoffwechsel 2017; 12: S181–S189 https://doi.org/10.1055%2Fs-0043-115979
31 Qualitätsbericht 2010: Disease-Management-Programme in Bayern. München: Gemeinsame Einrichtung DMP Bayern, 2011 http://www.ge-dmp-bayern.de
32 Qualitätsbericht 2011: Disease-Management-Programme in Bayern. München: Gemeinsame Einrichtung DMP Bayern, 2012 http://www.ge-dmp-bayern.de
In Bayern sind, mit wenigen Ausnahmen, alle diabetologische Schwerpunktpraxen als spezialisierte Einrichtungen für die Behandlung des diabetischen Fußes anerkannt.↩